脑血管的检查项目有很多,包括颈部血管超声、经颅多普勒彩超(TCD)、CT血管成像(CTA)、磁共振血管成像(MRA)、血管壁高分辨MR等,各有优缺点,其共同点是无创检查。而脑血管造影(digital substraction angiography, DSA)是一项有创检查,那为什么很多情况还要做DSA检查呢? 原因何在?
一、为什么要做DSA检查?
DSA迄今为止一直被认为是脑血管成像的金标准,目前尚无任何检查对脑血管病的诊断准确率优于DSA。
总体来说:通过DSA检查,我们能够准确地了解血管病变的数目、位置、大小、形态,以及与周围血管的关系;也可初步预测/了解疾病的发展:出血的风险、梗塞的风险等;是否需要进行干预,怎么干预等等。其对病灶显示的优点:全时相(包括动脉期、毛细血管期、静脉期、静脉窦期),全血管(包括颈内动脉、颈外动脉、椎动脉)的超选择性、多角度显示,血管图像的最高清晰度的三维重建。
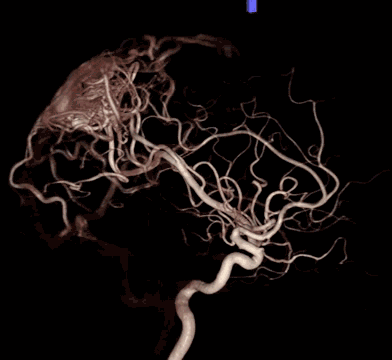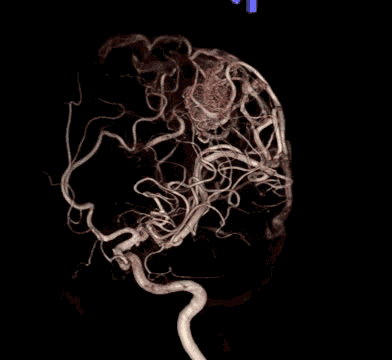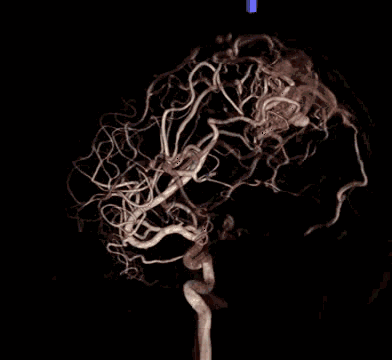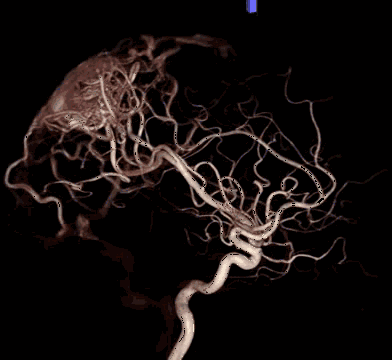
需要做DSA大致有以下几种情况:
1.颅内出血性病变,需寻找出血原因者,尤其是对动脉瘤、动静脉畸形或动静脉瘘的准确判断;
2.颅内缺血性病变,观察病变范围、狭窄程度、侧枝循环情况;
3.观察颅内血管发育状况,排除血管发育异常、变异,如烟雾病等;
4.颅内占位病变,需了解病变的供血来源、血供丰富程度及病变与重要血管之间的关系者:
5.了解某些颅外病变,观察其与颅内血管的关系;
6.观察颅脑外伤时颅内血管损伤状况,明确出血点等。

二、什么叫脑血管造影术?
脑血管造影术是90年代以来广泛应用于临床的一种X线检查技术,相对安全,目前已经成为一种临床常规检查技术。
DSA不但能清楚地显示颈内动脉、椎基底动脉、颅内大血管及大脑半球的血管图像,还可测定动脉的血流量,所以目前已被广泛应用于脑血管病检查和治疗,被称为脑血管病诊断的金标准。
这是一项检查,同时也是脑血管病进行神经介入治疗的基础,后续可以同期或二期经同样的路径治疗疾病。
三、DSA如何做?
1.麻醉:如果病人能配合(有自主行为能力、意识清楚)局部麻醉就可,但对于躁动不安(如意识障碍)、年龄偏小(不配合有创检查),考虑检查过程中头部活动过大,影响造影图像质量时,应考虑全麻。一般用3-5ml的局麻药物在穿刺点(一般是一侧腹股沟下约1cm)处麻醉穿刺点就可。
2.穿刺置管:首先选择一根入路动脉,一般选用右股动脉(也可用左股动脉或桡动脉)。通过右股动脉放置一动脉鞘(动脉穿刺,与静脉注射相似);
3.超选择性插管:在导丝引导下导管到达颈部,再进入所要显示的颈动脉和椎动脉(超选择性插管),一般包括6根血管(双侧椎动脉、双侧颈内动脉、双侧颈外动脉)。
4.造影:造影管到位后(放置于特定动脉开口约2cm左右),然后摆好位置(特定角度),注射造影剂(碘对比剂)造影,通过电子计算机辅助成像,就能准确知道该血管的直径、形态、有无病变等情况。有时需三维重建,三维DSA才是金标准。
四、脑血管造影术前要作哪些准备,术后有哪些注意事项?
1.术前:心电图、胸片、血常规、肾功能、电解质、凝血功能、免疫检查等;没有明显禁忌才可以行脑血管造影检查;术前一般需禁食水;
2.术中:造影过程中患者要保持安静,不要随意转动头部;
3.术后:造影结束返回病房后,同时根据医嘱可以多饮水;
(1)卧床 患者需平卧并保持穿刺下肢制动不少于8小时(普通盐袋压迫,而应用压迫器后制动时间大大缩短);经桡动脉穿刺患者术后可自行走回病房。
(2)术后要定期检查穿刺部位及其动脉远端的搏动,以便及时发现异常,一般每15分钟一次,一共4次,然后每30分钟一次,共2次,然后每1小时一次,共2次。如果出现如下情况及时通知医生:a、穿刺部位出血或血肿形成;b、穿刺部位远端搏动触不到。
(3)生命体征监测:开始每半小时一次,连续2次,之后频率递减。
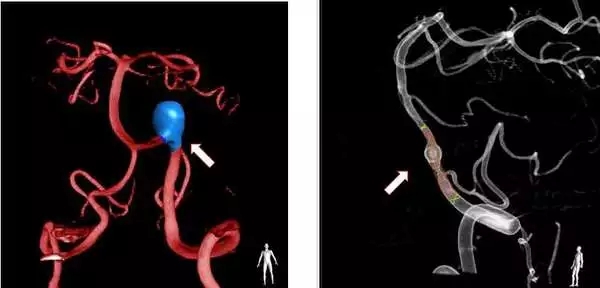
五、做脑血管造影有危险性吗?
这是一个患者经常问到的问题。
DSA严格来说是一个有创的检查,不能算大手术,风险相对较小,因为它不直接处理病变,导管到达位置离病灶还有一段距离,但只要是有创伤就会有风险。
1.DSA最常见的神经系统并发症是缺血性事件,继发于导管、导丝引起的血栓栓塞或气栓,其他原因包括粥样硬化性斑块破裂及血管夹层等。其他较少见的神经系统并发症包括短暂性皮质盲和健忘症等。极少数血管造影因为颅内压力的轻微变化,可能会诱发动脉瘤、血管畸形等破裂,但几率很小。目前国内外统计报导,总体上神经系统并发症发生率为0.8%,永久性的为0.07%,也就是说:一万个造影病人可能会有7个会出现永久的神经功能障碍。
2.非神经系统并发症:经股动脉的脑血管造影的非神经系统并发症包括:腹股沟及腹膜后血肿、过敏反应、股动脉假性动脉瘤、下肢血栓栓塞、肾病、肺栓塞。目前国内外对造影的回顾分析中,血肿发生率0.04%,皮肤过敏0.1%。
无论如何,这都是一项有创的检查,因此选择时应慎重,多是在考虑存在脑血管病可能性较大时;或其它检查(CTA、MRA)提示存在脑血管病时,而需进一步明确检查,确定治疗方案时;或者是在寻找病因,需完全排除脑血管病时;或考虑直接行介入治疗时。而一般情况下对头晕、头痛或无脑科症状患者,脑血管病只是一种可能存在(需积极手术干预的概率较低)时,可以先行其它无创检查(超声、头颈部CTA、MRA),再根据结果作下一步处理。
六、两个易忽视问题
1.服用二甲双胍的糖尿病患者,造影有禁忌?
二甲双胍与碘造影剂同时使用可能会引起多种不良反应。碘造影剂对肾脏血管的影响是先扩张,后收缩,肾脏氧消耗和代谢率增加,可导致急性肾小管坏死,肾功能出现失代偿。而患者肾脏受到损害可延缓二甲双胍通过肾脏的排泄,引起二甲双胍体内蓄积,并引起乳酸酸中毒。
临床中常用的碘普罗胺、碘帕醇、碘海醇等碘造影剂说明书中也明确提出:用碘造影剂进行X线检查前,建议测定血清肌酐水平,检查中/后48小时应停药。
对于血清肌酐/肾功能正常的患者:在注射造影剂前,不必停用二甲双胍;而用后必须停用48小时,或直至肾功能/血清肌酐达正常值恢复用药。
对于血清肌酐/肾功能不正常的患者:使用造影剂前48小时需停用二甲双胍,用后也必须停用48小时,或在肾功能/血清肌酐水平恒定后方可恢复使用二甲双胍。
2.检查前是否需常规行碘过敏试验?
无需常规进行。根据2014年《碘对比剂血管造影应用相关不良反应中国专家共识》和《碘对比剂使用指南(第2版)》中明确指出,不推荐或无需进行碘对比剂过敏试验,除非产品说明书注明特别要求。因为根据既往研究发现,碘对比剂过敏试验没有预测过敏样不良反应发生的价值,甚至其本身也可以导致严重的不良反应发生。
但上述共识和指南并不要求“一定不需要进行碘过敏试验”,更不是认为碘对比剂可以毫无顾忌的使用,毕竟任何药物在发挥主要作用的时候往往会伴随一些不良反应。在临床工作中,我们在使用碘对比剂前一定要征得患者和家属的同意,并签署知情同意书。有些单位做碘过敏试验,也完全可以理解和接受。
可能有同道会提出还要询问患者是否对海产品等富含碘的食物过敏。没错,这一条以前很重要,但2016年西班牙变态反应和临床免疫学学会公布最新研究指南,提出一个违背人们过去想法的结论:对海产品等富含碘的食物过敏,并不是患者出现碘对比剂相关超敏反应的危险因素。
|

